A Coluna Vertebral e Suas Curvas
A Coluna Vertebral é formada por quatro curvas fisiológicas que se apresentam da seguinte forma:
Coluna Cervical;
Coluna Torácica;
Coluna Lombar;
Coluna Sacra;
O desvio dessas curvaturas e dos acidentes anatômicos em relação à linha espondilea provocam o que chamamos de desvios posturais. Esses desvios podem ser avaliados tanto pelo fisioterapeuta (objetivos) como pelos professores de E.F em academias (subjetivos)
Cuidados para o exame Subjetivo
Deve ser realizado em local que possua fundo liso e branco;
O testador deve se colocar a distância de 3-5 metros do testado, para que se tenha uma visão global do aluno;
O testado deve se posicionar afastado da parede na sua posição natural de repouso;
O testado deve estar próximo da nudez;
Verifica-se partindo da parte inferior para a superior (pés, joelhos, pelve, coluna, ombros e cabeça);
Utilização do fio de prumo e lápis dermográfico , tornam a análise mais eficiente.
Como Avaliar os Desvios Posturais
Visão Anterior: De frente para o avaliador, observamos se as duas linhas dos ombros estão paralelas entre si e o solo. Se não ocorrer, indica uma possível escoliose no testado. Em caso de desvio de quadril o testado deve ser encaminhado a um ortopedista para exames.
Visão Anterior com Flexão de Tronco(teste de ADAM): Observamos se o testado tem escoliose, se as vértebras já fizeram rotação, que se caracteriza por uma gibosidade no local da curvatura escoliótica.
Verificamos se o testado tem o pé abduto ou aduto, se os joelhos estão varo ou valgo, a linha do quadril, a linha dos ombros, se tem Hipercifose Torácica ou Cervical.
Visão Lateral : De perfil para o avaliador, lado direito e esquerdo, verificamos se o testado possui: Geno Recurvato, Geno Flexo, Hiperlordose Lombar, Costa Plana.
Visão Posterior: De costas para o avaliador, observamos as linhas dos ombros e do quadril para confirmar as observações feitas na visão anterior. Marcaremos todos os processos espinhosos, para verificar possível desvio de linha espondílea ou escoliose. Confirmaremos também os joelhos, tendões de aquiles (pé valgo ou varo) . No pé varo, o tendão de aquiles projeta-se para a parte externa do corpo, fazendo com que o calcâneo se projete para dentro e o pé valgo é a projeção do calcâneo para fora do corpo, fazendo com que o tendão se projete para a parte interna do corpo.
Fonte: Musculação de Academia - Cossenza
DESVIOSPOSTURAIS
HIPERLORDOSE CERVICAL: Acentuação da concavidade da coluna cervical, colocando o ponto trago para traz da linha de gravidade. É causada , geralmente pela hipertrofia da musculatura posterior do pescoço.
Como corrigir: É necessário um trabalho de força na musculatura anterior do pescoço (esternocleidooccipitomastóideo, escalenos e pré-vertebrais) e um trabalho de alongamento da musculatura posterior.
Exercicios: Procurar encostar a coluna cervical na parede, contraindo a musculatura anterior do pescoço sem desencostar a cabeçada parede; flexão de pescoço em decúbito dorsal, com a cabeça pendente; flexão de pescoço com auxílio do puxador.
HIPERCIFOSE: Acentuação da convexidade da coluna torácica, colocando o ponto acromial à frente da linha de gravidade. Pode ser do tipo flexível (quando a correção pode ser obtida através de contração muscular voluntária - causada por maus hábitos posturais) ou rígida (é quando a correção já não pode ser obtida com uma simples contração muscular ou manual, devido a frequência de uma atitude cifótica - A musculatura anterior do tórax está muito hipertrofiada e a posterior está muito alongada).
Como corrigir:
Alongar: reto abdominais, paravertebrais (longuíssimo, ílio, costal e multifídio);
Fortalecer: Paravertebrais (ex: exercício bom dia)
Com Escápula Alada ou Abduzida: alongar deltóide anterior peitoral> e <, córaco braquial, porção longa do bíceps braquial. Fortalecer porção transversa de trapézio e Rombóides maior e menor.
Obs: tendência a lesão do manguito rotator devido a má vascularização do supraespinhoso.
Flexível: trabalhar a musculatura posterior do tórax (trapézio III, rombóides, dorsal maior e redondo maior e conscientização do aluno para que sempre corrija sua atitude cifótica errada. Exercícios corretivos: remada curvada, crucifíxo inverso,abrir cabos no puxador duplo no plano horizontal.
Rígida: hipertrofiar a musculatura posterior do tórax, alongar a musculatura anterior do tórax e um desbloqueio torácico, causado pelo abaixamento das costelas.
Exercícios Corretivos: os mesmos da cifose flexível, suspensão alongada com apoio dorsal - indivíduo em suspensão alongada, coloca-se um apoio na curvatura da cifose e deslocamento dos ombros - indivíduo em pé, segura uma corda esticada nas mãos. Deve passá-la por cima da cabeça, levando-a até os glúteos, sempre esticada.
HIPERLORDOSE LOMBAR: é caracterizada pela acentuação da concavidade lombar, colocando o ponto trocantérico para traz da linha de gravidade. Causada pela hipertrofia da musculatura lombar (dorsal, ilíaco dorsal, ilíaco lombar, ilio-psoas, semi-espinhal, interespinhal, rotatores, epiespinhais, intertransversais), ou por enfermidades.
Alongar: Tensor da Fáscia Lata, Sartório, adutores, ílio-psoas e pára-vertebrais;
Fortalecer: Ísquio tibiais, Abdominais oblíquos, Reto Abdominal e Glúteo Máximo.
COSTA PLANA: é a inexistência ou inversão de qualquer das curvaturas da coluna vertebral. Geralmente apresenta-se na coluna lombar e causada pela hipertrofia da musculatura abdominal e pela hipotonia da musculatura lombar.
Leia mais: Retificação da coluna
Como corrigir: Trabalhar a musculatura da coluna lombar (dorsal largo, ilíaco lombar, ilíaco dorsal, iliopsoas, semi-espinhais, rotatores, espinhais, intertransversais ) .
Corretivos: Mata borrão (decúbito ventral, segurar os pés e fazer o balanço do corpo), ponte (decúbito dorsal, procurar ficar apoiado nas mãos e nos pés arqueando o corpo o máximo que puder, extensão da coluna (deitado em decúbito ventral, mãos na nuca, fazer a extensão da coluna e voltar a posição inicial), bom dia, levantamento terra.
Exercícios sugestão : Abdominal remador, encolhimento de pernas fletidas na prancha inclinada, encostar a coluna lombar na parede fazendo movimento de retroversão do quadril, contraindo o abdômen, flexão de tronco com os joelhos fletidos e pés fixos, elevação da cintura escapular do solo, em decúbito dorsal, pernas flexionadas e pés fixos.
ESCOLIOSES: São deformações da coluna vertebral, fazendo com que a linha espondílea não fique reta. Segundo Kapandji, 1990, há uma inclinação com uma rotação vertebral. Ex: se for escoliose direita o c volta-se para a esquerda e o alongamento (membros) volta-se para a direita.
Classificação de Lange apud silva filho (2000):
Congênita
Do bebê
Idiopática: infantil (0-3-4 anos); Juvenil (5-11 anos); adolescente(12 até o fim do crescimento ósseo)
paralítica
Estática
Cicatricial
Pós-traumática
Metabólica
Histérica
Tipos(VILADOT, COHI & CLAVELL,1989):
Cérvico-dorsal (aparece uma curva na região cervical e outra na torácica)
Dorsal (aparece apenas na região torácica)
Dorso-Lombar (aparece uma curva na região torácica e outra na lombar) Ex: escoliose dorsal direita e lombar esquerda.
Terminologia (VILADOT, COHI & CLAVELL,1989):
Escoliose não estruturada: curva flexível que desaparece durante os movimentos de inclinação lateral do tronco, não sendo acompanhada de rotação dos corpos vertebrais.
Escoliose Estruturadas: apresenta rotação vertebral, gibosidade e/ou proeminência da crista ilíaca no teste de Adam, que não desaparece com inclinação lateral.
Corretivos: Exercícios unilaterais, suspensão alongada no espaldar com elevação de ombro que estiver mais baixo ou com a elevação do quadril que estiver mais baixo (no caso de escolioses torácicas e lombares direita ou esquerda); e exercícios unilaterais. Podem ser feitas em 4 apoios, levanto a mão para o lado da escoliose na frente; e se for lombar levar a perna para o lado da escoliose cruzando a perna estendida por cima da outra. Pode-se fazer de pé segurando no espaldar ou parede cruzando a perna por traz com inclinação, levando o pé para o lado da escoliose. Ex: escoliose torácica esquerda, leva mão direita a frente para o lado esquerdo. Escoliose lombar direita, cruza a perna esquerda por traz da outra para o lado direito em 4 apoios.
Podem ser causadas pela compensação da escoliose simples, geralmente localizada no desvio lateral inferior, ou por encurtamento de algum membro inferior.
Corretivos: Devemos atuar primeiro no desvio primário, geralmente localizado na região lombar, para depois atuarmos nos desvios compensatórios. Os exercícios devem ser: suspensão alongada e alogamentos sem suspensão
BICO DE PAPAGAIO: Nome popular dado a Osteofitose;
A adoção de posturas erradas leva, ao longo do tempo, a lesões das articulações vertebrais. A osteofitose aparece decorrente da protrusão progressiva do anel fibroso do disco intervertebral, dando origem à formação de osteofitos cujos efeitos são agravados pela desidratação gradual do disco intervertebral, causando a aproximação das vértebras, comprimindo a raiz nervosa e causando dores.
Causa: Com o tempo, vários fatores de risco atuam em conjunto ocasionando a dor: condicionamento físico deficiente, má postura, mecânica anormal dos movimentos, pequenos traumas, esforço repetitivo, etc...
Prevenção:
Atividade física (hidroginástica, natação e alongamento são recomendados);
Evitar a obesidade, pois pode resultar em sobrecarga para a coluna;
Tenha cuidado com posturas incorretas ao se sentar.
Evitar levantar demasiada sobrecarga se não tiver a musculatura dorsal e abdominal suficiente preparadas.
Alívio: Compressas quentes sobre a área dolorida ajudam a aliviar a dor.
Exercícios:
Realizar exercícios de extensão da passiva;
Corrigir desalinhamento postural (incluindo lateral);
Realizar exercícios de fortalecimento para os músculos abdominais e extensores;
Acrescentar exercícios de flexão após ter ocorrido desaparecimento das dores.
ESPONDILOLISTESE: Quando se escorrega uma vértebra sobre a outra - Fortalecer o longíssimo, ílio costal lombar e paravertebrais próximos. Evitar rotação de tronco e inclinação até o limite da dor analisando cada caso.
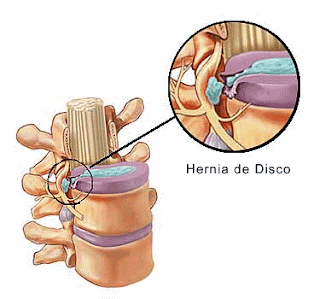
Hérnia de disco
O que é Hérnia de disco?
Hérnia é a extrusão de material de um órgão ou víscera, de dentro da cavidade que os contenha, através de um local da parede do elemento continente daquele órgão ou víscera extruso; elemento este que esteja enfraquecido e rompido.
Protrusão discal ou abaulamento do disco posterior é uma condição onde o anel fibroso que envolve o disco intervertebral permanece intacto. Já a hérnia de disco é a extrusão de massa discal, que se projeta para o canal medular, através de uma ruptura da parede do anel fibroso.
A coluna vertebral é composta por vértebras, em cujo interior existe um canal por onde passa a medula espinhal ou nervosa. Entre as vértebras cervicais, torácicas e lombares, estão os discos intervertebrais, estruturas em forma de anel, constituídas por tecido cartilaginoso e elástico cuja função é evitar o atrito entre uma vértebra e outra e amortecer o impacto.
Os discos intervertebrais desgastam-se com o tempo e o uso repetitivo, o que facilita a formação de hérnias de disco, ou seja, parte deles sai da posição normal e comprime as raízes nervosas que emergem da coluna. O problema é mais freqüente nas regiões lombar e cervical, por serem áreas mais expostas ao movimento e que suportam mais carga.
A hérnia de disco é geralmente precedida por um ou mais ataques de dor lombar.
Rupturas irradiando-se patoanatomicamente são conhecidas por ocorrer na parte posterior do anel, indo em direção a áreas nas quais as terminações nervosas descobertas estão localizadas.
(Nachemson AL,1976)
Sintomas
Os mais comuns são: parestesia (formigamento) com ou sem dor; dor na coluna; na coluna e na perna (e/ou coxa); apenas na perna ou na coxa;no pé; na coluna e no braço; apenas no braço.
Causas
Fatores genéticos têm um papel muito mais forte na degeneração do disco do que se suspeitava anteriormente. Um estudo de 115 pares de gêmeos idênticos mostrou a herança genética como responsável por 50 a 60% das alterações do disco.(backLetter 1995).
Sofrer exposição à vibração por longo prazo combinada com levantamento de peso, ter como profissão dirigir realizar freqüentes levantamentos são os maiores fatores de risco pra lesão da coluna lombar. Cargas compressivas repetitivas colocam a coluna em uma condição pior para sustentar cargas mais altas aplicadas diretamente após a exposição à vibração por longo período de tempo, tal como dirigir diversas horas. (Magnusson ML, Pope ML, Wilder DG, 1996.)
Entre fatores ocupacionais associados a um risco aumentado de dor lombar estão:
• Trabalho físico pesado
• Postura de trabalho estática
• Inclinar e girar o tronco freqüentemente
• Levantar, empurrar e puxar
• Trabalho repetitivo
• Vibrações
• Psicológicos e psicossociais (Adersson GBJ,1992)
Diagnóstico e exame
O diagnóstico pode ser feito clinicamente, levando em conta as características dos sintomas e o resultado do exame neurológico. Exames como RX, tomografia e ressonância magnética ajudam a determinar o tamanho da lesão e em que exata região da coluna está localizada.
Tratamento
RMA da Coluna Vertebral
Dor nas costas
O que é dor nas costas?
A dor nas costas é uma queixa muito comum, chamada também de lombalgia é uma dor que ocorre na parte inferior da coluna vertebral (coluna lombar). Cerca de três em cada quatro adultos vão ter dor nas costas durante sua vida esses números podem subir, devido o aumento do número de idosos.
Uma grande parcela da população nos dias de hoje, convive com dor nas costas, resultado de má postura, sedentarismo, posições incorretas no ambiente de trabalho, nos afazeres domésticos entre outros fatores associados incluindo, a execução errada de exercícios.
Sintomas
A dor nas costas pode ser aguda ou crônica. A dor aguda dura de quatro a seis semanas, mas a dor crônica pode durar toda uma vida.
O paciente refere que sua coluna está travada, ele tem limitação na flexão anterior da coluna, dor e limitações nos primeiros movimentos da manhã.
Causas
Sedentarismo, idade, herança genética, postura no trabalho, levantar pesos inclinando a coluna para frente.
Diagnóstico e exames
O histórico do problema das dores na coluna do paciente poderá contribuir bastante para o seu diagnóstico, como também um exame físico detalhado da postura,amplitude de movimento,espasmo muscular,dor e força muscular.
Lombalgia
O que é lombalgia?
Denomina-se de Lombalgia, o conjunto de manifestações dolorosas que acontecem na região lombar, decorrente de alguma anormalidade nessa região. Conhecida popularmente como dor nas costas, a lombalgia é uma das grandes causas de morbidade e incapacidade funcional, tendo incidência apenas menor que a cefaléia entre os distúrbios dolorosos que mais acometem o homem. De acordo com vários estudos epidemiológicos, de 65% a 90% dos adultos poderão sofrer um episódio de lombalgia ao longo da vida, com incidência entre 40 e 80% da maioria das populações estudadas.
Sintomas
Os sintomas mais comuns da lombalgia são citados como uma dor lombar, que corresponde à região mais inferior da coluna vertebral, pouco acima das nádegas, na altura da cintura. Apresenta-se geralmente de começo discreto, com intensidade aumentando progressivamente e agravando com a mobilidade da região. Acompanha comumente a estas situações, algum grau de contratura muscular.
As crises dolorosas geralmente apresentam-se em um ciclo de dor que duram alguns dias, podendo em alguns casos tornar-se constante ou desaparecer, retornando depois de algum tempo.
Durante a crise dolorosa, a permanência em alguma forma de postura, seja sentado ou em pé, provoca o aparecimento da dor. A persistência dos sintomas ocasionalmente passa a ser um fator extremamente limitante sob o ponto de vista social, afetivo ou profissional, gerando grandes distúrbios secundários, como os de ordem emocional.
Em termos etiológicos, a lombalgia é um processo eminentemente clínico, onde os exames complementares devem ser solicitados apenas para confirmação da hipótese diagnóstica.
Causas da Lombalgia
Inúmeras circunstâncias (fatores de risco) contribuem para o desencadeamento e cronificação das síndromes lombares, tais como: fatores genéticos e antropológicos, psicossociais, obesidade, fumo, atividades profissionais, sedentarismo, hábitos posturais, síndromes depressivas, entre outras
Diagnóstico e exames
O exame clínico é suficiente para o diagnóstico.
O diagnóstico pode ser feito clinicamente, levando em conta as características dos sintomas e o resultado do exame neurológico. Exames como RX, tomografia e ressonância magnética ajudam a determinar o tamanho da lesão e em que exata região da coluna está localizada.
Tratamento
RMA da Coluna Vertebral
Protrusão Discal
O que é Protrusão discal
O Dicionário Médico Ilustrado Dorland define a hérnia como sendo a protrusão anormal de um órgão ou outra estrutura do corpo através de um defeito ou uma abertura natural em um invólucro, cobertura, membrana, músculo ou osso. Portanto, toda hérnia é uma protrusão. Mas nem toda protrusão é uma hérnia.
Para que se constitua em hérnia, a protrusão deve ir além da abertura natural do invólucro, cobertura, membrana, músculo ou osso; ou rompê-lo. Essa é a diferença entre protrusão discal e hérnia de disco. Na chamada protrusão discal, o disco não rompe o anel fibroso. Na hérnia discal ocorre ruptura do anel fibroso em volta do disco intervertebral, e projeção do disco além desse anel, saindo da cavidade que o contém, conforme mostrado na figura acima.
Sintomas
Causas da Protrusão discal
Diagnóstico e exame
O diagnóstico pode ser feito clinicamente, levando em conta as características dos sintomas e o resultado do exame neurológico. Exames como RX, tomografia e ressonância magnética ajudam a determinar o tamanho da lesão e em que exata região da coluna está localizada.
Tratamento
RMA da Coluna Vertebral
Dor ciática
O que é dor ciática
A dor ciática é uma dor persistente ao longo do nervo ciático, que se inicia na região lombar, passa pelas nádegas e vai até a parte mais baixa de uma ou duas pernas. Este é o nervo mais longo do corpo. A dor aparece quando este nervo está irritado através de uma inflamação, por uma compressão externa, pelo deslocamento do disco intervertebral, pela hérnia de disco na coluna lombar ou por uma contratura do músculo piramidal.
Sintomas
Pinçadas ou espasmos de dor na parte baixa da coluna e ao longo do nervo ciático, que corre pela parte profunda do músculo desde o quadril até o tornozelo. A dor geralmente é sentida como uma pontada ou uma queimação. Às vezes, começa gradualmente, piora durante a noite, e é agravada pelos movimentos. A dor ciática também pode causar formigamento, parestesias (baixa sensibilidade) ou fraqueza nos músculos da perna afetada.
Causas da dor ciática
Podem ser traumatismo, hérnia, ruptura ou desvio dos discos que se encontram entre as vértebras lombares L4, L5 e S1.
Diagnóstico e exame
• RNM
• Eletroneuromiografia
Tratamento
RMA da Coluna Vertebral
Patologias que podem ocorrer no músculo:
As Lesões por Esforços Repetitivos (LER)- também conhecidas como Distúrbios Osteomusculares Relacionados ao Trabalho (DORT) e que se tornaram visíveis a partir da entrada da reestruturação produtiva- são vivenciadas por trabalhadores e expressam um dos sofrimentos advindos da relação do trabalhador com o trabalho. Buscamos neste artigo a compreensão de como as LER/DORT podem desenvolver-se no corpo do trabalhador contemporâneo com base em sua história de trabalho, pensando esta síndrome como uma subjetivação da relação entre o trabalhador e o trabalho. Esta pesquisa apresenta como proposta associar conhecimentos da área biomédica com conhecimentos da psicologia social, configurando uma abordagem interdisciplinar na busca de uma linguagem de interface entre profissões que possuem o mesmo enfoque - o trabalhador.
Onze pacientes portadores de fibrose do quadríceps (FQ) foram submetidos à biópsia muscular, com estudo histoquímico do músculo quadríceps. Individualizaram-se, em oito pacientes, três patologias musculares de bases distintas: amiotrofia espinhal (quatro pacientes), miopatia congênita do tipo predominância de fibras do tipo I (três pacientes) e miopatia congênita do tipo desproporçäo congênita entre as fibras dos tipos I e II (um paciente). Em três pacientes, a patologia muscular de base näo pôde ser definida e o substrato anatomopatológico constitui-se de uma atrofia seletiva para as fibras do tipo II. Paralelamente, as alteraçöes histológicas inflamatórias encontradas nos nossos casos säo idênticas àquelas descritas na miopatia por agulha. Tendo em vista a individualizaçäo de patologias musculares de base na FQ, as injeçöes intramusculares devem ser interpretadas como fator desencadeante. O estudo histoquímico do músculo quadríceps na FQ é pela primeira vez descrito na literatura (AU)
Hipertrofia benigna do músculo masseter
O primeiro relato de hipertrofia idiopática de masseter (HIM) foi descrito por Legg em 1880, em uma menina de 10 anos, na qual foi observada hipertrofia idiopática do músculo temporal concomitantemente1-4,7.O músculo masseter, quadrilátero e potente, é essencial para uma adequada mastigação e situa-se lateralmente ao ramo da mandíbula, sendo, então, importante na estética facial. Sua hipertrofia, devido ao desenvolvimento excessivo do tecido muscular, altera o contorno facial, gerando desconforto e queixa de alteração estética, para muitos pacientes1,2. Além disso, esse aumento pode modificar a funcionalidade normal do músculo, causando trismo, protrusão e bruxismo2,3. A etiopatogenia permanece obscura1-6, no entanto, alguns autores a associam com vícios de mascar gomas, alterações psicológicas, alterações na articulação temporomandibular entre outras. Pode acometer qualquer indivíduo, independendo da idade, sexo e raça1-3,6 e, ainda, atingir ambos os lados da face1-6. A história clínica e o exame físico são importantes para o diagnóstico diferencial, porém não exclui totalmente outras lesões, sendo válido em algumas ocasiões, quando se tem dúvida, o uso de outros métodos de diagnóstico complementar, como por exemplo, tomografia computadorizada1,5. Deve-se fazer o diagnóstico diferencial com certas patologias, como alteração neoplásica do músculo e patologias de glândulas salivares, neoplasia ou doença inflamatória da glândula parótida e miopatia intrínseca do músculo masseter1,2,4. O tratamento consiste em optar por: conservador, isto é, uso de tranqüilizantes, placa para conter o ranger dos dentes, ajuda de psicólogos entre outras1,3,4 ou cirúrgico com abordagens via intra-oral ou extra-oral.1-3,5. Os objetivos deste trabalho foram relatar um caso de hipertrofia idiopática de masseter, revisar a literatura e propor um tratamento eficaz para o paciente.
Incidência
A HIM até pouco tempo atrás era considerada um fenômeno raro, mas vem sendo um problema estético cada vez mais comum, mas ainda é considerada uma patologia pouco freqüente2. Acomete em maior proporção pacientes orientais8. Segundo uma revisão de 108 casos descritos na literatura até 1984, Baek constatou que a média de idade dos pacientes é de 30 anos; 57% dos casos ocorriam no sexo masculino, 60% dos casos eram bilateral e destes apenas cinco casos estavam associados à hipertrofia de músculo temporal13.
Etiologia
Origem desta patologia ainda é desconhecida1-6. Há autores que correlacionam a hipertrofia idiopática de masseter com diversos problemas, como: dentição defeituosa, hábitos mastigatórios imperfeitos, vícios de mascar gomas, desarranjo da articulação temporomandibular (ATM), ranger de dentes, bruxismo e cerramento dos dentes durante o sono2. Portanto, qualquer pessoa que apresenta alguma das causas acima pode desenvolver alteração do músculo masseter, especialmente a hipertrofia, seja unilateral ou bilateral. Outro fator que aumenta tal risco são pessoas com distúrbios psicológicos, ou seja, distúrbios emocionais podem sofrer alteração de propriocepção em manter o tônus muscular do masseter e causar sua hipertrofia. Segundo a citação de Teixeira, existem dois tipos de hipertrofia de masseter: uma congênita ou familiar e outra adquirida em razão da hipertrofia funcional2.
Diagnóstico diferencial
É importante diagnosticar corretamente a hipertrofia idiopática de masseter, uma vez que pode ser confundida com outras patologias. Destacam-se, a hipertrofia compensatória unilateral, devido à hipotrofia ou hipoplasia do lado contra lateral, alteração neoplásica do músculo masseter e patologias de glândulas salivares, neoplasia ou doença inflamatória da glândula parótida e miopatia intrínseca do músculo masseter1,2,4.
Diagnóstico e sintomatologia
Pode-se fazer o diagnóstico pela avaliação clínica, anamnese direcionada, exame radiográfico panorâmico1-6, sendo a palpação da massa contráctil a manobra diagnóstica que consiste em palpação da massa contrátil com os dedos mantendo o paciente com os dentes fortemente cerrados, assim o volume da massa se torna mais proeminente e definido pela contração. Com o músculo relaxado pela boca ligeiramente aberta, a palpação bimanual extra-oral demonstrará que o volume estará localizado dentro do plano muscular. No relaxamento, o ângulo da mandíbula pode revelar uma firme irregularidade que ao Rx simples em AP aparece como2. Segundo Seltzer e Wang (1987), a tomografia computadorizada e a ressonância nuclear magnética mostram excelentes imagens para o diagnóstico de diversas patologias do músculo masseter9. Já os testes neurológicos e a eletromiografia não são úteis para essa patologia, conforme Maxwell e Weggoner10.
A maioria dos pacientes relata apenas problemas estéticos, isto porque o aumento de volume do masseter causa assimetria facial ou face "quadrada"1-6. Alguns indivíduos se queixam de dor, cefaléia, tensão muscular, trismo e claudicação mastigatória intermitente1-4.
Tratamento
Para os pacientes que optam pelo tratamento não-cirúrgico, o tratamento clínico baseia-se em sessões psicológicas para pacientes com alterações psiquiátricas, uso de placa de reabilitação dentária, antiespasmódicos e ansiolíticos, analgésicos e fisioterapia1,3,4. Possuiu bons resultados em hipertrofias leves. Não há na literatura dados confiáveis quanto ao sucesso do tratamento clínico isolado.
O tratamento cirúrgico foi proposto pela primeira vez por Gurney em 1947 e sua técnica cirúrgica constava na incisão submandibular e remoção de 3/4 a 2/3 de todo o tecido muscular existente a partir da aponeurose superior do músculo até o bordo inferior da mandíbula11.
A osteotomia na região do ângulo da mandíbula foi aconselhado por Adams em 19501.
A remoção da porção de inserção do músculo masseter na mandíbula em forma de triangular foi a técnica empregada por Martensson em 1950 para um paciente com história de bruxismo e hipertrofia unilateral do masseter12.
Dezessete casos foram tratados cirurgicamente pelo método via intra-oral por Beckers em 1977 e consistia na remoção de uma faixa muscular interna do masseter hipertrofiado (desde a inserção superior do bordo do arco zigomático até a inserção inferior do ângulo da mandíbula), evitando uma cicatriz visível na face, diminuindo a possibilidade de lesão de ramos do nervo facial14.
O método mais empregado atualmente para a correção da HIM é a via extra-oral, através de uma incisão submandibular (Risdon), com a remoção de uma faixa muscular vertical interna do músculo de aproximadamente 2/3 de sua espessura1.
RELATO DO CASO
O paciente M.A.S., 24 anos, procurou o departamento de Otorrinolaringologia com queixa de aumento bilateral de região de ângulo de mandíbula, de início aproximadamente há 6 anos (Figura 1). Referiu aumento progressivo e lento nesta região, não-doloroso à palpação e que não limitava a abertura bucal. Queixava-se também de otalgia bilateral, trismo noturno e ansiedade.
Ao exame físico, o paciente apresentava hipertrofia bilateral de masseter sem outras alterações. Com os dados da história clínica e o exame físico (inspeção e palpação do intra e extra-oral) foi diagnosticado hipertrofia idiopática do masseter acometendo ambos os lados.
Não havia história familiar de hipertrofia masseterina. Foi proposto o procedimento cirúrgico por motivos estéticos e funcionais.
Descrição cirúrgica:
1) Utilizou-se a incisão submandibular (Risdon) com cerca de 5cm de extensão com isolamento do nervo marginal mandibular e vasos faciais;
2) Incisou-se o músculo a aproximadamente 5mm acima da basilar mandibular, descolando-se todo o masseter do ramo ascendente e ressecando-se uma faixa muscular da faixa interna vertical correspondendo a mais ou menos 2/3 da espessura muscular;
3) Após a ressecção da musculatura, o terço externo restante foi suturado ao seu local de origem no coto muscular inserido na basilar da mandíbula;
4) Ao final da cirurgia realizou-se a drenagem da loja, assim como curativo compressivo com bandagem. Em 24hs horas foi retirado o dreno;
5) Foi instituído fisioterapia entre o 10º e o 14º dia pós-operatório.
DISCUSSÃO
A HIM é uma patologia pouco comum, no entanto nos últimos anos vários casos têm sido descritos na literatura, assim como variações das técnicas cirúrgicas para o tratamento desta patologia estética e/ou funcional. A HIM é uma patologia de causa ainda não estabelecida, porém há certas condições que se associam com tal alteração, como por exemplo: distúrbios psicológicos, hábito de mascar gomas, alteração da ATM entre outras. Muitos autores relatam que a ansiedade é uma característica comum aos pacientes com HIM. A queixa de trismo do nosso paciente estava associada a episódios de stress e ansiedade. Apesar de os trabalhos encontrados na literatura descreverem a alteração estética como sendo a principal queixa dos pacientes com HIM, o paciente em questão queixava-se de otalgia, relacionada com disfunção da ATM. Vários trabalhos encontrados na literatura também descrevem as alterações funcionais do masseter e da ATM como sendo patologias associadas com a HIM1-6.
O diagnóstico da HIM é essencialmente clínico, os sintomas e a queixa de alteração estética associada com a progressão insidiosa da doença. O exame físico através da palpação intra e extra-oral da massa muscular sem sinais inflamatórios corroboram para o diagnóstico. Os principais diagnósticos diferenciais são massas tumorais de glândulas salivares maiores (como a parótida e glândula submandibular), tumores ósseos do terço médio e inferior da face, processos inflamatórios musculares ou salivares, neoplasias vasculares e aumentos nodulares. Nos casos de dúvidas no diagnóstico Seltzer e Wang (1987) recomendam exames complementares como a tomografia computadorizada e ressonância nuclear magnética que são excelentes no diagnóstico de diversas patologias do músculo masseter, glândulas salivares e processos tumorais ósseos ou vasculares9. Para Maxwell e Weggoner (1951) os testes neurológicos e a eletromiografia são dispensáveis.
As opções de tratamento cirúrgico da HIM baseiam-se na abordagem do acesso cirúrgico intra e extra-oral. Ambas as técnicas baseiam-se na retirada de fibras musculares em excesso, do terço interno das fibras verticais deste músculo1,2. Nos casos de hiperplasia óssea do ângulo mandibular podemos realizar osteoplastia redutora. É aconselhável a fixação do feixe muscular externo restante no periósteo mandibular como forma recuperação funcional mais adequada. (1/2). A opção pelo acesso intra ou extra-oral, a nosso ver, não se baseia nos resultados estéticos ou funcionais nem nos riscos de lesão vásculo-nervosa e sim na habilidade e experiência do cirurgião nestas vias de abordagens. Apesar de Da Cruz et al. (1994) sugerirem a via intra-oral como sendo de menor risco de lesão e de melhor resultado estético, o cirurgião habilitado com experiência no acesso à mandíbula não tem dificuldades no isolamento do nervo mandibular. O resultado estético das incisões submandibulares (como p.ex. Risdon) é bem aceito pelos pacientes.
CONCLUSÃO
A HIM é uma patologia de causa obscura e que pode acometer qualquer indivíduo. Apesar de o diagnóstico da HIM ser essencialmente clínico, exames complementares são oportunos para o diagnóstico diferencial com outras doenças. A escolha do tratamento cirúrgico dependerá principalmente da experiência e da habilidade do cirurgião.
RESUMO
A hipertrofia idiopática do músculo masseter (HIM) é uma patologia pouco freqüente e de causa desconhecida. Alguns autores correlacionam tal condição com hábitos de mascar gomas, disfunção da articulação temporomandibular (ATM), hipertrofias congênitas e funcionais, e distúrbios emocionais (nervosismo e ansiedade). A maioria dos pacientes queixa-se da alteração estética decorrente da assimetria facial, também chamada "face quadrada", no entanto, sintomas como trismo, protrusão e bruxismo também podem ocorrer. Os objetivos deste estudo foram: relatar um caso de HIM e descrever a sintomatologia e o tratamento realizado. O paciente relatava aumento bilateral na região do ângulo da mandíbula de evolução lenta e progressiva. Negava dor ou desconforto, porém se queixava de otalgia bilateral, trismo noturno e ansiedade. Ao exame físico, observou-se hipertrofia bilateral de masseter sem alterações inflamatórias no local. Foi indicado tratamento cirúrgico com abordagem extra-oral. Exames complementares são indicados na dúvida diagnóstica. A conduta terapêutica varia de conservadora a cirúrgica, sendo que esta depende principalmente da experiência e da habilidade do cirurgião.
http://www.fiep.com.br/fisio/d3a4/avaliacao_e_tratamento_dos_principais_desvios_posturais.pdf
Doenças da Coluna:
http://medicosdeportugal.saude.sapo.pt/content_files/cms/pdf/pdf_6cd9313ed34ef58bad3fdd504355e72c.pdf
Vídeos:
Hérnia de disco







Nenhum comentário:
Postar um comentário